Ревматоїдний артрит, або РА - важке захворювання, що вражає суглоби. Без лікування людина швидко стає інвалідом, а й на тлі терапії хвороба не завжди зупиняється.
Чи можна вилікуватися від цієї патології повністю?
Ревматоїдний артрит
Ревматоїдний артрит - це не просто запалення суглобів, пов'язане з травмою або інфекцією. Це серйозне системне захворювання, в основі якого лежить поломка імунної системи. При РА деякі її ланки починають функціонувати неправильно, і це призводить до аутоагресії організму, руйнування його власними антитілами.
Для ревматоїдного артриту характерна підвищена продукція спеціальних речовин - фактора некрозу пухлин, різних інтерлейкінів. Вони руйнують сполучну тканину - суглоби і кістки. Це призводить до запалення зчленувань, їх крихкості і деформації.
Згодом, крім опорно-рухової системи, задіюються і інші органи. Можуть страждати серце, легені, шлунково-кишковий тракт. Істотний удар по здоров'ю організму завдає і саме лікування ревматоїдного артриту. Препарати, які використовуються ревматологами, мають серйозні побічні дії і це позначається на самопочутті та стані пацієнтів.
Чи є необхідність в такій небезпечній терапії? І чи можна вилікувати ревматоїдний артрит в принципі?
можливість лікування

Як вилікувати ревматоїдний артрит? З цим питанням ревматологи стикаються в своїй практиці дуже часто. Його ставлять в інтернеті і в реальному житті. Багато пацієнтів довгі роки шукають на нього відповідь.
Але, на жаль, обнадіяти хворих на ревматоїдний артрит на сьогоднішній день неможливо. Незважаючи на успіхи сучасної медицини, лікарі ще не навчилися повністю справлятися з аутоімунними хворобами - патологічними процесами, при яких організм руйнує самого себе.
Втручання в імунітет - процедура дуже серйозна, що вимагає колосальних знань і досвіду. І, хоча у всьому світі проводяться численні клінічні дослідження щодо аутоімунних захворювань, остаточної перемоги в цьому питанні ревматологам досягти не вдається.
Але це не означає, що лікувати ревматоїдний артрит не потрібно. Навпаки, особливості захворювання такі, що без адекватної терапії інвалідизація настає дуже швидко. Людина не може нормально рухатися і обслуговувати себе, крім того, він відчуває нестерпний біль.
Ревматоїдний артрит - хвороба з неухильно прогресуючим перебігом. Поряд з руйнуванням суглобів, ця патологія зачіпає весь організм. Як впоратися з аутоімунним захворюванням? Чи існують ефективні методи лікування РА?
Спроби розробити ефективні методи лікування ревматоїдного артриту здійснювалися впродовж багатьох років. Ревматологи використовували засоби народної медицини, медикаментозні препарати, фізіотерапію, комбіновані методи.
На сьогоднішній день відповідно до затверджених стандартів лікування ревматоїдного артриту використовуються 3 групи препаратів:
- Нестероїдні протизапальні, або НПЗЗ.
- Базисні препарати.
- Стероїдні гормони - глюкокортикоїди.
Звичайно, інші лікарські засоби також застосовуються для лікування цієї хвороби. Вони впливають на патогенез - механізм розвитку РА - і грають істотну роль в комплексній терапії. До таких препаратів належать:
- Ліки, що поліпшують мікроциркуляцію.
- Засоби, що впливають на реологічні властивості крові.
- Метаболіти.
- Антиоксиданти і ін.
Однак основні три групи засобів для лікування РА є основними і незмінними, без них загальмувати розвиток хвороби неможливо.
Кожна з цих груп має свої побічні дії, і це потрібно враховувати при підборі терапії. Нерідко негативні ефекти ліків підсумовуються. Але це не привід відмовитися від лікування ревматоїдного артриту, оскільки ускладнення самої хвороби набагато серйозніше побічної дії препаратів.

Для лікування РА використовуються препарати, що пригнічують роботу ферменту циклооксигенази (ЦОГ). Вони бувають загального і вибіркової дії - неселективні і селективні.
До неселективних інгібіторів ЦОГ відносять давно і добре всім відомі протизапальні препарати - наприклад, диклофенак. Він є ефективним засобом лікування ревматоїдного артриту, успішно бореться з больовим синдромом, гальмує активність запального процесу.
Однак невибірковість його дії призводить до ураження інших органів. Так, диклофенак має суттєвий вплив на систему згортання крові, розріджує її. Саме тому кровотечі при тривалому застосуванні диклофенаку не рідкість. Особливо справедливо це по відношенню до пацієнтів з груп ризику:
- які страждають гемороєм,
- схильних до кровотеч,
- зловживають спиртними напоями.
Також до групи ризику потрапляють люди похилого віку. Чим старше пацієнт, тим вище у неї ризик побічних дій і непомітніше прояви ускладнень. У людей похилого віку кровотеча нерідко протікає стерто, що призводить до пізнього звернення за медичною допомогою і серйозним наслідків.
Другим, не менш небезпечним побічною дією неселективних НПЗП, є ульцерогенний ефект - здатність викликати утворення виразок в шлунку і кишечнику. У різних людей це ускладнення може протікати по-різному - від одиничної ерозії до численних виразок протягом усього кишечника. У поєднанні з підвищеною кровоточивістю це стан являє собою серйозну загрозу для життя і здоров'я пацієнта. Тому лікування диклофенаком і аналогічними препаратами проводиться під наглядом лікаря з регулярним контролем аналізу крові.
селективні НПЗП
Нестероїдні протизапальні засоби вибіркової дії є сучасними препаратами для лікування ревматоїдного артриту. Вони позбавлені основних побічних дій неселективних інгібіторів ЦОГ, точніше, ці ефекти виражені в меншому ступені.
Але на практиці і селективні НПЗП не можна віднести до золотого стандарту ревматології. Вони мають як переваги, так і певними недоліками.
Які ліки відносять до цієї групи? Це німесулід і оксиками. Вони добре переносяться, виявляють протизапальну та знеболювальну активність, рідше призводять до серйозних ускладнень або погіршують самопочуття пацієнтів.
Що можна віднести до недоліків сучасних селективних НПЗП:
- Тромбогенний ефект. Їх не рекомендують для лікування пацієнтів з перенесеними інфарктом або інсультом, а також серцево-судинними захворюваннями.
- Ризик бронхоспазму. Це ускладнення носить назву простагландиновою астми.
- Нижча протизапальна активність. Змінюючи обмін речовин і запускаючи метаболізм іншим шляхом, ці ліки приводять до посиленого вироблення протизапальних агентів, які можуть частково нівелювати їх ефективність.
Ці властивості не проявляються у всіх пацієнтів, які застосовують інгібітори ЦОГ для лікування РА, але про них слід пам'ятати, особливо при наявності факторів ризику.
Підбір протизапальної та знеболювальної терапії при аутоімунної патології проводить ревматолог. Саме він приймає рішення про доцільність призначення однієї чи іншої групи НПЗЗ, з урахуванням стану здоров'я пацієнта і стадії захворювання.
базисна терапія

З назви зрозуміло, що це ліки, які є основою лікування ревматоїдного артриту. Вони не лікують хворобу повністю, але дозволяють уповільнити цей процес, роблять прогноз більш сприятливим. Базисна терапія має на увазі постійний прийом таблеток, протягом усього життя.
Які препарати найчастіше використовуються в якості основного лікування? Виділяють наступні групи:
- Хінолінові препарати.
- Салазопрепаратов.
- D-пеніциламін.
- Солі золота.
- Цитостатики.
Всі ці ліки застосовуються в ревматології для лікування РА - в тій чи іншій мірі. Вважається, що завдяки їх дії значно зменшується руйнування кісток і суглобів. Однак деякі лікарі заперечують цю думку. І все ж позитивний ефект від терапії базисними ліками безсумнівний, хоча їх побічні дії іноді істотно обмежують можливості застосування.
хінолінові препарати
До хіноліновий препаратів належать хлорохин і гидроксихлорохин. Вони застосовуються протягом тривалого часу, частіше при легкому перебіг ревматоїдного артриту. Як правило, перший рік терапії має на увазі щоденний прийом таблеток, а в подальшому можливий прийом через день, але лише при досягненні значущого ефекту. Також в стадії ремісії дозволяються перерви від одного до трьох місяців на рік.
салазопрепаратов

До свідчень для призначення салазопрепаратов відносять легкі і - значно рідше - середньотяжкі форми захворювання.
Одним з побічних дій, які обмежують використання цих препаратів, є підвищене утворення каменів у сечових шляхах і нирках. В даний час салазопрепаратов рідше використовується в базисної терапії ревматоїдного артриту, ніж ліки інших груп.
D-пеніциламін
D-пеніциламін порівняно недавно був широко поширеним засобом для лікування аутоімунних захворювань. Однак на сьогоднішній день його популярність похитнулася, і в терапії РА він застосовується значно рідше. З чим це пов'язано?
Використання D-пеніциламін в якості базисного засобу пов'язане з підвищеним ризиком розвитку таких ускладнень:
- Пригнічення кровотворення - різні цитопении.
- Поразка шкіри - дерматити.
- Негативна дія на нирки з розвитком нефриту.
- Ураження легень - альвеоліти.
Також клінічна ефективність D-пеніциламін в деяких випадках виявляється сумнівною. Все це призвело до того, що ліки стало значно рідше використовуватися для лікування ревматоїдного артриту.
солі золота
Препарати на основі золота вперше застосували для лікування ревматоїдного артриту ще в 1929 році. Ревматологи пов'язували з ними великі надії. Солі золота вважали засобом, яке здатне назавжди вилікувати від ревматоїдного артриту. Незважаючи на те що повного лікування досягти не вдалося, довгі роки ці ліки ставилися до терапії першої лінії і були препаратами вибору при РА. На сьогоднішній день їх ефективність вважається спірною.
Механізм дії солей золота полягає в гальмуванні імунної реакції. Однак саме це обумовлює і інший ефект - виникнення реакцій підвищеної чутливості на саме золото. Побічні дії при лікуванні цими ліками виникають у чверті пацієнтів.
Крім алергічних реакцій, для ауротерапіі характерні такі ускладнення:
цитостатики
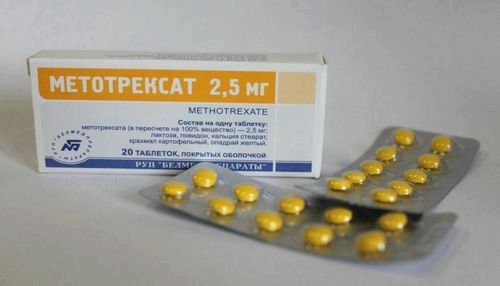
Препарати цитостатичної дії - це метотрексат, циклоспорин і азатіоприн.
На сьогоднішній день золотим стандартом базової терапії РА по праву вважається метотрексат. Він ефективно пригнічує імунне запалення і докладає найменше побічних дій, ніж ліки інших груп. Сучасні стандарти лікування ревматоїдного артриту вимагають використання більш високих доз метотрексату, ніж було прийнято раніше. Під час лікування обов'язково потрібно перевіряти функцію печінки і стан крові.
При важких формах РА, великому числі ускладнень ревматологи призначають азатіоприн або циклоспорин. Однак ці препарати можуть призводити до розвитку артеріальної гіпертензії, ураження нирок і пригнічення кровотворення, що обмежує їх використання в ревматології.
стероїдні гормони
Це третя основна група препаратів для лікування РА. Стероїдна терапія використовується при багатьох аутоімунних і ендокринних захворюваннях. Вона небезпечна і може викликати такі ускладнення:
- Освіта ерозій і виразок.
- Ожиріння.
- Цукровий діабет.
- Остеопороз.
- Підвищення артеріального тиску.
- Порушення роботи наднирників.
Однак саме глюкокортикоїди надають виражений і тривалий протизапальний ефект, ефективно борються з болем і руйнуванням суглобів.
Стероїдна терапія може бути низькодозової і постійної або короткочасною з використанням високих доз. У другому випадку вона носить назву пульс-терапії і застосовується, коли потрібно швидко ліквідувати виражене запалення.
Чи існують ще якісь сучасні високоефективні препарати для лікування ревматоїдного артриту? Так, в останні роки особлива увага приділяється засобам біологічної терапії.
біологічна терапія

Під цим терміном, як правило, мають на увазі кошти, які здатні впливати на імунне запалення на молекулярному рівні. До них відносять антагоністи рецепторів і моноклональні антитіла.
До недавнього часу більшість таких препаратів ставилися до експериментальних. Однак деякі зарекомендували себе настільки добре, що почали широко застосовуватися в ревматологической практиці.
Одним з найбільш перспективних препаратів цього напряму є інфліксімаб - Ремикейд. Часто він призначається в комбінації з метотрексатом.
На жаль, навіть у сучасній медицині ревматоїдний артрит повністю не виліковний. Однак адекватна терапія дозволяє досягти стійкої ремісії і відстрочити ускладнення.