Основні порушення ритму і провідності
1. Екстрасистолія.
Надшлуночкова і шлуночкова екстрасистолія - найбільш часто зустрічається НРС у вагітних. Часто вона протікає безсимптомно і виявляється тільки при плановій реєстрації ЕКГ або при тривалому моніторування ЕКГ по Холтеру.
Однак у частини пацієнток екстрасистолія може проявлятися клінічно (перебоями в роботі серця, дискомфортом у грудній клітці, тривогою і т. Д.). Виявлення патологічних чинників, що сприяють розвитку порушень ритму серця, корекція психоемоційного статусу дозволяють усунути або в значній мірі зменшити суб'єктивні відчуття, що часто знімає необхідність медикаментозної противоаритмической терапії .
За рідкісним винятком наджелудочковая і шлуночкова екстрасистолія не є протипоказанням до природних пологів і не вимагає медикаментозного лікування.
Призначення антиаритмічнихпрепаратів, в першу чергу кардіоселективних -адреноблокаторів, показано в рідкісних випадках при поганій суб'єктивної переносимості екстрасистолії, а також у вагітних з шлуночковою екстрасистолією (≥10 в годину) і систолічною дисфункцією ЛШ (систолічна серцева недостатність і / або фракція викиду ЛШ менше 40%) .
2. Надшлуночкові тахікардії.
Вагітність може спровокувати розвиток надшлуночкової тахікардії (НЖТ) або привести до почастішання вже були пароксизмів, таких як пароксизмальна атриовентрикулярная (АВ) вузлова реципрокні тахікардії, АВ-реципрокні тахікардії при наявності додаткових шляхів АВ-проведення - синдром Wolf - Parkinson - White, приховані додаткові шляхи . Рідко реєструвались передсердні тахікардії, в основному при органічному ураженні серця.
Якщо пароксизм НЖТ протікає без порушення гемодинаміки, для купірування використовують вагусні прийоми (проба Вальсальви, масаж каротидного синуса) (I, С). Якщо вагусні прийоми неефективні, вводять в / в антиаритмічні препарати, які призначаються лікарем-кардіологом (АТФ (I, С), -блокатори (метопролол, пропранолол) (IIa, С), верапаміл (IIb, С)).
У разі нестабільної гемодинаміки на тлі пароксизму НЖТ (серцева астма, набряк легенів, гіпотензія) застосовується електроімпульсна терапія (I, С).
3. Передсердні тахікардії.
Сучасні рекомендації пропонують автоматичну, триггерную і реципрокную передсердні тахікардії об'єднати терміном «вогнищева передсердна тахікардія», яка розвивається переважно на тлі органічних захворювань серця, електролітних порушень, інтоксикацій (дигиталисной, алкогольної). Прогноз для хворих в цьому випадку визначається, як правило, основним захворюванням.
З огляду на високу ефективність і невелика кількість ускладнень, в даний час в лікуванні хворих з НЖТ, в т. Ч. Осередкової предсердной тахікардією, перевагу віддають інтервенційних втручань (радіочастотна катетерних аблація), а не антиаритмічних препаратів (ефективність профілактичної антиаритмічної терапії становить всього 50-60 %) .
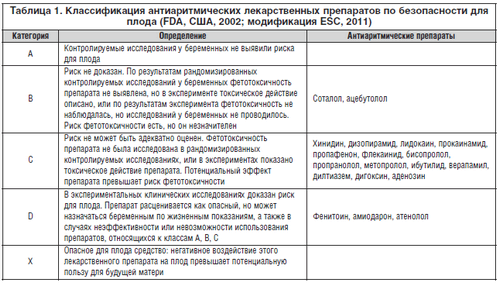
6. Порушення провідності серця.
Порушення провідності (блокади) серця виникають при уповільненні або повне припинення проведення електричного імпульсу з синусового вузла по провідній системі серця. Виділяють наступні види блокад:
- Синоатріальну,
- Внутрішньопередсердну,
- Атріовентрикулярна: I, II (Мобитц I, Мобитц II) і III ступеня,
- Блокади гілок пучка Гіса.
Причинами виникнення синоатріальної і внутрипредсердной блокад можуть бути запальні, склеротичні, дегенеративні зміни міокарда передсердь, передозування лікарських препаратів (-адреноблокаторів, серцевих глікозидів та ін.), Електролітні порушення. Ці види блокад спостерігаються і у практично здорових осіб при ваготонії.
Синоатріальна блокади в переважній випадку безсимптомно і не вимагають спеціального лікування. Синоатріальна блокади з симптомной брадикардией (пресінкопе, синкопе) є показанням для імплантації штучного водія ритму.
АВ-блокади характеризуються порушенням проведення імпульсу від передсердь до шлуночків. При вагітності найчастіше зустрічаються АВ-блокади, які в більшості випадків носять вроджений характер. Вони, як правило, протікають безсимптомно і не ускладнюють перебіг вагітності і пологів. Ймовірним етіологічним фактором є первинне генетично детерміноване захворювання провідної системи серця (у багатьох випадках простежується сімейний характер захворювання).
Іншими причинами ураження провідної системи серця є хвороба Ленегра, хвороба Лева, синдром Кернса - Сейра, хвороба Фабрі. Причинами розвитку блокад у пацієнток, крім того, є: вроджені та набуті вади серця, кардіоміопатії, операції на відкритому серці. У практично здорових осіб може бути блокада правої ніжки пучка Гіса.
У вагітних з симптомами, пов'язаними з синдромом слабкості синусового вузла, порушеннями АВ-провідності II-III ступеня (пресінкопе і синкопальні стани) слід дотримуватися тимчасової або постійної ендокардіальний стимуляції серця .
Таким чином, НРС, нерідко супроводжують вагітність, вимагають своєчасної діагностики та усунення провокуючих їх чинників. Збалансоване харчування, нормалізація режиму сну і неспання, корекція психоемоційного статусу - всього цього, як правило, виявляється досить для зменшення частоти виникнення НРС, поліпшення їх переносимості, а також з метою профілактики.